El círculo vicioso del picor y el rascado en la dermatitis atópica
Anteriormente comentamos los dos principios básicos para controlar la dermatitis atópica: “comer” y “rascarse”. Este artículo explicará por qué la dermatitis atópica causa picazón y cómo mejorar el problema de la “picazón por rascarse”. Para la parte de “comer”, puede consultar el artículo “¡Control dietético para bebés con dermatitis atópica! Enseñarle cómo mejorar la dermatitis atópica de su bebé mediante la dieta”.
El comportamiento incontrolable de rascado del paciente
Para los niños mayores que padecen dermatitis atópica, el síntoma más insoportable es, sin duda, el enloquecedor picor. Incluso después de tomar corticosteroides fuertes para controlar los síntomas de la piel, solo una noche de rascarse incesantemente puede hacer que las lesiones de la piel reaparezcan rápidamente. Por lo tanto, cómo resistir la necesidad de rascarse y dormir bien por la noche sin rascarse es el principio más importante para controlar la dermatitis atópica.
Las heridas por rascarse provocan nuevas reacciones alérgicas
A medida que la enfermedad empeora, los niños se rascan más intensamente, lo que provoca numerosas marcas de rasguños y heridas en el cuerpo. En esta situación, los alérgenos del aire como los ácaros del polvo o bacterias de la piel como el Staphylococcus aureus pueden entrar en la piel a través de estas heridas, convirtiéndose en nuevos alérgenos en zonas localizadas y provocando reacciones inflamatorias y exacerbando el picor.
Entre ellos, en los últimos años ha ganado atención el papel del Staphylococcus aureus en la dermatitis atópica. Esta bacteria secreta una “enterotoxina” que, al entrar en la piel, provoca importantes reacciones inflamatorias, agravando la inflamación cutánea y el picor. En casos severos, puede incluso derivar en celulitis, provocando enrojecimiento, hinchazón, calor y dolor que incomodan enormemente al niño y, en casos severos, incluso sepsis, por lo que debe ser estrechamente vigilado y tratado.
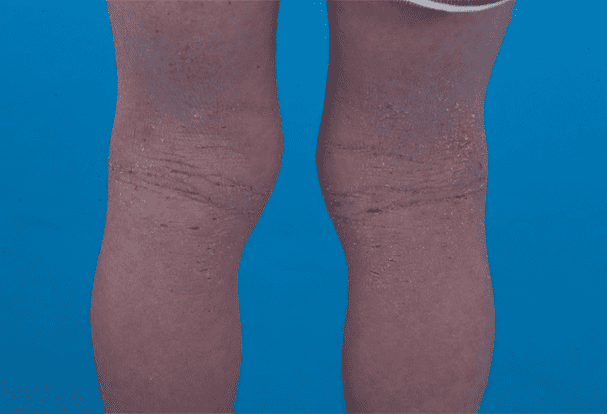
La naturaleza única de la enterotoxina Staphylococcus aureus
Cabría preguntarse por qué, entre las muchas bacterias presentes en la piel, el Staphylococcus aureus es particularmente importante. La razón principal radica en la “enterotoxina” secretada por esta bacteria, que posee la propiedad única de ser un “superantígeno”.
A diferencia de los antígenos regulares, los superantígenos no requieren procesamiento por parte de células presentadoras de antígenos ni unión a moléculas MHC de clase II; pueden unirse directamente a los receptores de células T y estimular una respuesta vigorosa y la proliferación de células T auxiliares.
Los antígenos convencionales deben pasar por este proceso de procesamiento y presentación antes de ser reconocidos y reaccionados por las células T colaboradoras. Sin embargo, los superantígenos pueden activar directa y eficientemente una gran cantidad de células T, desencadenando una fuerte respuesta inmune, lo cual es perjudicial para los pacientes con dermatitis atópica que ya tienen un sistema inmunológico desequilibrado.
Los alérgenos de los ácaros del polvo también colonizan las heridas por arañazos
Por supuesto, las heridas causadas por el rascado también permiten que los alérgenos transportados por el aire, como los ácaros del polvo, entren en la piel. En pacientes con dermatitis atópica, donde existe un entorno de células T auxiliares tipo 2, la respuesta inmune a los ácaros del polvo tiende a desarrollarse en una dirección proalérgica, lo que hace que los ácaros del polvo se conviertan en nuevos alérgenos y desencadenen reacciones alérgicas cutáneas graves.
Es evidente que, con el ataque simultáneo de múltiples alérgenos, la piel del niño naturalmente se enrojece, se hincha y pica más, lo que dificulta el alivio de los síntomas y cada vez más el control de las ganas de rascarse, perpetuando este círculo vicioso.
El círculo vicioso conduce al desequilibrio inmunológico
Una vez infectada con Staphylococcus aureus, su enterotoxina ingresa a la piel y se convierte en un nuevo alérgeno, provocando reacciones alérgicas graves. Los síntomas del paciente luego empeoran aún más y la intensa necesidad de rascarse lo hace incapaz de resistirse, creando nuevas heridas que permiten que más alérgenos y bacterias entren al cuerpo, continuando el círculo vicioso.
Una investigación de la Universidad Nacional de Taiwán ha descubierto que en pacientes con dermatitis atópica, las células T auxiliares tipo 2 tienen menos probabilidades de sufrir muerte celular (apoptosis) cuando son estimuladas por la enterotoxina de Staphylococcus aureus. Por el contrario, el exceso de células T auxiliares tipo 1 en individuos sanos es más susceptible a la apoptosis inducida por enterotoxinas. Esto sugiere que la enterotoxina de Staphylococcus aureus exacerba el desequilibrio entre las células T auxiliares tipo 1 y tipo 2 en pacientes con dermatitis atópica, lo que provoca que su respuesta inmune alérgica se desregula aún más.
Medidas de control de emergencia
Para los pacientes con dermatitis atópica cubiertos de marcas de rasguños y heridas con infecciones graves, la respuesta de emergencia de los médicos es vendar las áreas más graves, combinado con el uso de antibióticos tópicos y sistémicos, para controlar la afección en un tiempo más corto y prevenir infecciones bacterianas y alérgenos. invasiones por exacerbación de los brotes.
A veces, para evitar que los pacientes se rasquen la piel inconscientemente durante el sueño y empeore la erupción, los médicos también pueden recomendar vendar las áreas más graves y hacer que el niño use guantes para dormir mientras mantiene las uñas recortadas para evitar que las heridas empeoren debido al rascado. Hacer hincapié constantemente en estos detalles diarios es más importante que simplemente usar medicamentos, por lo que recordamos repetidamente a los padres que presten mucha atención a este aspecto.
Los beneficios del control de los ácaros del polvo en el manejo de la afección
Una vez que aparecen las heridas en las áreas afectadas, las bacterias no solo pueden invadir fácilmente, sino que los alérgenos de los ácaros del polvo ambiental también pueden aprovechar las heridas para ingresar al cuerpo, convirtiéndose en otra fuente de alérgenos. Por lo tanto, en esta etapa, si se presta más atención al control de la cantidad de ácaros del polvo en el hogar, se pueden reducir las posibilidades de que los ácaros del polvo entren en las heridas, lo que aún puede ser útil para controlar los síntomas de la dermatitis atópica.
Actualmente, existen en el mercado muchos de los denominados productos antiácaros, como fundas de colchones y fundas de almohadas antiácaros. Aunque no pueden curar completamente la afección, pueden reducir los síntomas en aproximadamente un 50%. Sin embargo, cabe señalar que utilizar estos productos no significa que los síntomas vayan a desaparecer por completo; todavía deben combinarse con otros métodos de tratamiento para controlar verdaderamente esta persistente afección.
¿Por qué los alérgenos del aire no pueden mejorar con la edad?
Mucha gente se pregunta por qué la dermatitis atópica inducida por alérgenos alimentarios mejora a medida que el niño crece, pero los síntomas causados por alérgenos transmitidos por el aire, como los ácaros del polvo o las toxinas bacterianas, no mejoran con la edad.
La razón principal radica en el mecanismo de “tolerancia oral” mencionado anteriormente. Cuando los niños continúan consumiendo dosis relativamente altas del mismo alérgeno alimentario, su sistema inmunológico en proceso de maduración desarrolla gradualmente tolerancia a ese alimento, lo que hace que los síntomas mejoren con el paso de los años.
Sin embargo, en el caso de los alérgenos transportados por el aire y las toxinas bacterianas, los niños no ingieren grandes cantidades de ellos por vía oral durante su crecimiento y desarrollo, por lo que no pueden desarrollar la misma tolerancia oral, lo que provoca brotes persistentes y recurrentes sin la mejoría observada en las alergias alimentarias.
¿Cómo evitar que los niños se rasquen las heridas?
La mayoría de los niños tienden a rascarse incontrolablemente cuando les pica durante el sueño, lo que fácilmente puede provocar heridas graves. Si es necesario, considera darles antihistamínicos de primera generación que puedan favorecer el sueño, aprovechando sus efectos secundarios sedantes para mejorar la calidad del sueño y reducir las posibilidades de rascarse.
Además, mantener las uñas de los niños recortadas o hacer que usen guantes para dormir son formas efectivas de prevenir heridas graves por rascado. Los padres siempre deben tener en cuenta los hábitos de sus hijos para evitar que las heridas por arañazo empeoren.
Si desea saber más o desea ver más imágenes, haga clic en el vídeo a continuación: